In dit hoofdstuk worden de belangrijkste resultaten uit de enquête voor de intensive care (IC) tekstueel beschreven (over een respons van 35 ziekenhuizen), en tevens de (drie) gehouden diepte-interviews als verdieping worden meegenomen. Ook wordt een aantal good practices weergegeven die naar voren kwamen uit de diepte-interviews voor de IC; deze worden bij het betreffende element weergegeven.
Voor meer informatie over de enquêteresultaten voor intensive care, voor de andere specialismen en voor de landelijke resultaten verwijzen we u graag naar Bijlage 1.
4.4.1 Resultaten per element van het HOME-model
Hieronder worden per element van het HOME-model de enquêteresultaten toegelicht voor de intensive care. Daarbij worden enkele good practices gepresenteerd die in de diepte-interviews gerapporteerd zijn. De volledige tabel met enquêteresultaten is te vinden in Bijlage 1.
Hoofdstappen van de (uitkomst-gedreven) verbetercyclus (PDCA-cyclus)
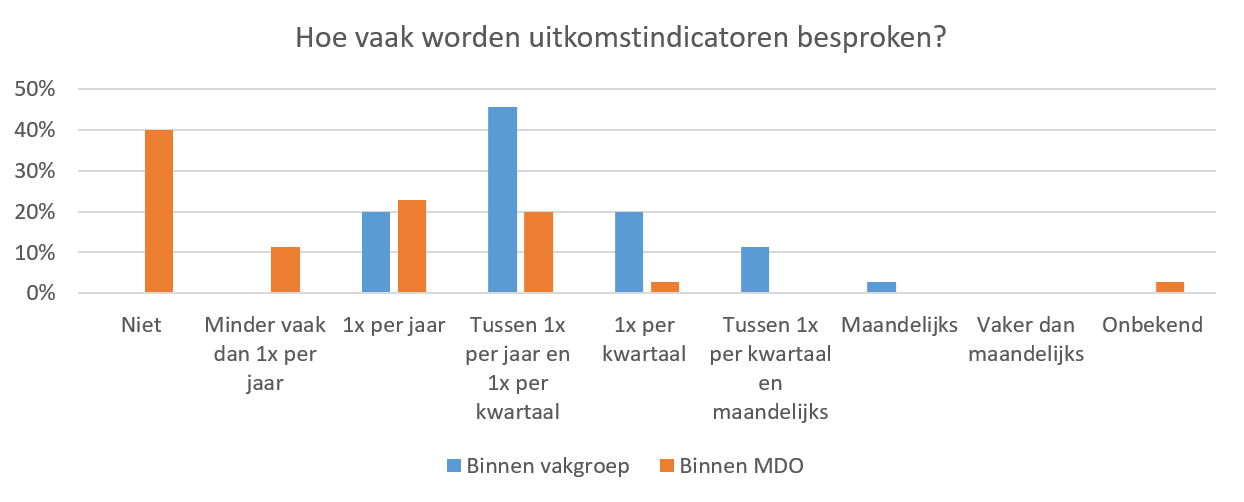
1. Monitoring: Uitkomstinformatie wordt nog relatief beperkt multidisciplinair besproken.
Zoals te zien is in Figuur 25, geeft 46% van de respondenten aan uitkomstindicatoren gemiddeld tussen 1 en 4 keer per jaar te bespreken binnen de vakgroep. Daarentegen geeft het grootste deel van de respondenten aan uitkomstindicatoren niet te bespreken binnen een multidisciplinair overleg (MDO), wat in vergelijking meer is dan voor alle specialismen samen (respectievelijk 40% versus 25%). Ter interpretatie van deze resultaten moet worden aangegeven dat de patiëntenpopulatie van de IC zeer heterogeen is en intensivisten op de IC vaak al multidisciplinair werken; vandaar blijkt het in de praktijk logischer dat intensivisten voor bespreking van een patiënt bij een MDO van de verwijzende specialisten aansluiten. In de gevallen dat bespreking binnen een MDO wel plaatsvindt, zijn vaak intensivisten (29%), verpleegkundigen (20%), anesthesiologen (9%) en (interventie)cardiologen (8%) betrokken.
Figuur 25. Frequentie van bespreking van uitkomstinformatie (N = 35)
 Uit de enquête blijken landelijke dashboard regelmatig gebruikt te worden door de respondenten. Zo’n 46% maakt er soms gebruik van, een ander deel gebruikt deze zelfs vaak of zeer vaak; respectievelijk 23% en 9%. 57% van de respondenten geeft daarnaast in de enquête aan nooit lokale dashboards te gebruiken (waar dit over alle onderzochte specialismen gemiddeld 38% is); ook geeft een deel van de overige respondenten aan deze weinig frequent te gebruiken (zelden; 14% en soms; 20%).
Uit de enquête blijken landelijke dashboard regelmatig gebruikt te worden door de respondenten. Zo’n 46% maakt er soms gebruik van, een ander deel gebruikt deze zelfs vaak of zeer vaak; respectievelijk 23% en 9%. 57% van de respondenten geeft daarnaast in de enquête aan nooit lokale dashboards te gebruiken (waar dit over alle onderzochte specialismen gemiddeld 38% is); ook geeft een deel van de overige respondenten aan deze weinig frequent te gebruiken (zelden; 14% en soms; 20%).
2. Identificatie: Wisselend gebruik van analyses ter identificatie van verbeterpotentieel.
Binnen de deelnemende IC’s wordt een aantal typen analyses over uitkomsten van zorg in verschillende mate gebruikt om verbeterpotentieel te identificeren; denk hierbij aan trends over tijd voor ruwe uitkomsten (soms; 46% en vaak; 31%) en risico-gecorrigeerde uitkomsten (soms; 37% en vaak; 29%) uit het eigen ziekenhuis. Daarnaast geeft 49% van de respondenten aan in de afgelopen twee jaar voor één of enkele uitkomstindicatoren doelstellingen te hebben geformuleerd op basis van uitkomstinformatie.
| Good practices In de diepte-interviews uitgevoerd voor de IC, worden verschillende good practices gerapporteerd over de bronnen of signalen voor identificatie van verbeterpotentieel. Hieronder worden enkele voorbeelden benoemd.
|
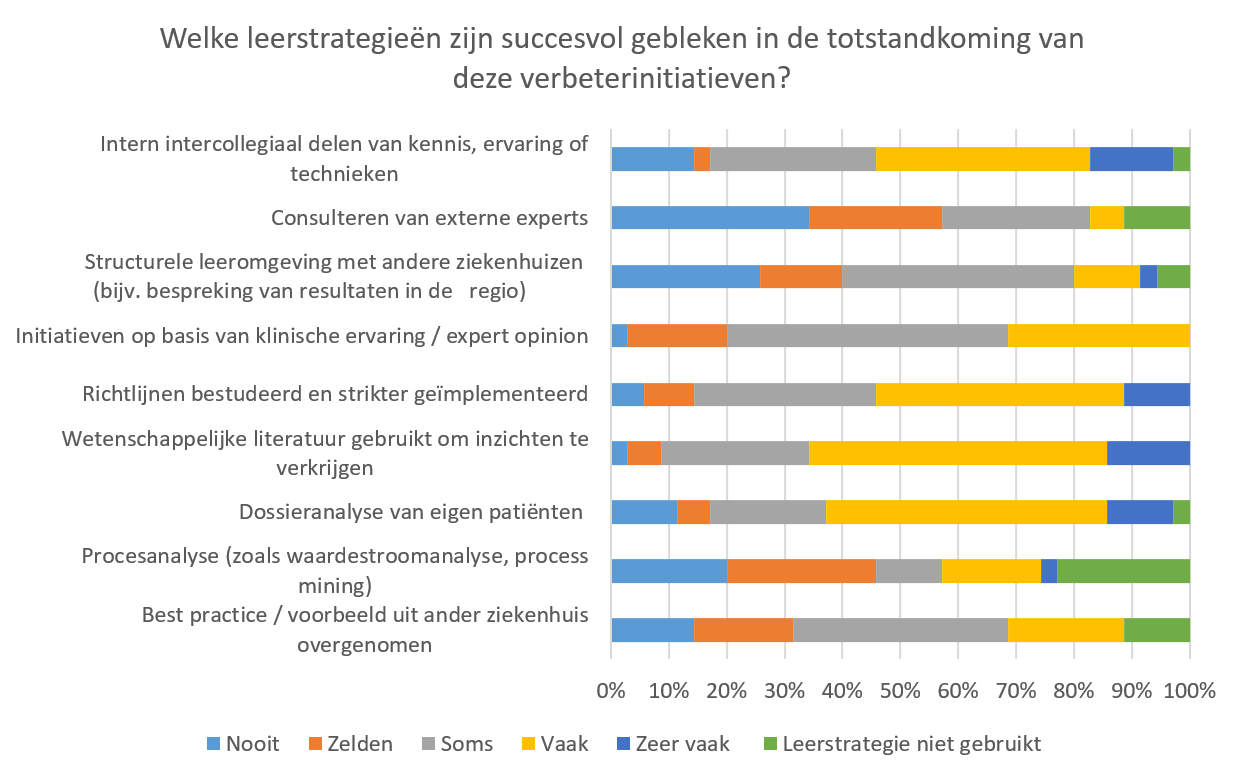
3. Selectie: Verschillende leerstrategieën succesvol bij totstandkoming van verbeterinitiatieven.
Het grootste deel van de respondenten gaf aan dat er de afgelopen twee jaar geen aanvullende analyses zijn uitgevoerd met als doel om resultaten beter te kunnen duiden (34%; aandoening-overstijgend is dit slechts 19%). Hierbij moet wel benoemd worden dat de afgelopen twee jaar een groot deel van de reguliere zorg op de IC plaats heeft moeten maken voor COVID-19-zorg. Bij de totstandkoming van verbeterinitiatieven bleken leerstrategieën zoals dossieranalyse van eigen patiënten, het gebruik van wetenschappelijke literatuur om inzichten te verkrijgen en het bestuderen en strikter implementeren van richtlijnen vooral succesvol (zie Figuur 26).
Figuur 26. Gebruik van leerstrategieën (N = 35)
| Good practices In één van de diepte-interviews is een good practice gerapporteerd over het toetsen van potentiële verbeterinitiatieven aan de hand van inclusiecriteria. Door middel van deze selectiecriteria wordt bepaald welke potentiële verbeterinitiatieven daadwerkelijk geïmplementeerd gaan worden. Hieronder worden enkele voorbeelden gegeven van inclusiecriteria.
|
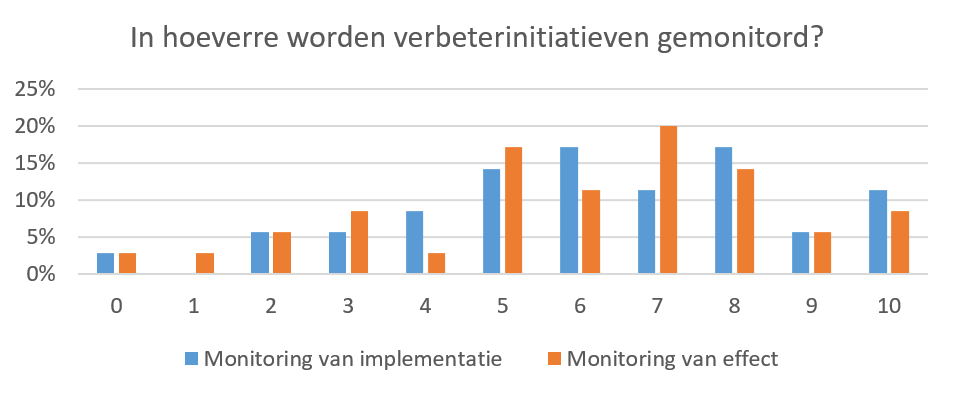
4. Implementatie: Mate van monitoring wordt hoog beoordeeld op de IC.
Op een schaal van 0 (nooit) tot 10 (altijd) wordt de mate van monitoring van de implementatie over verbeterinitiatieven gemiddeld met 6,2 beoordeeld door respondenten (zie Figuur 27). Daarbij werd deze door 11% van de respondenten zelfs met een 10 beoordeeld. Daarnaast werd de mate van monitoring van effect van verbeterinitiatieven gemiddeld met 5,9 beoordeeld.
Figuur 27. Mate van monitoring van verbeterinitiatieven (N = 35)
| Good practice In de diepte-interviews is een good practice gerapporteerd over de structurele inrichting van het implementatieproces van verbeterinitiatieven. Hierbij wordt per verbeterinitiatief een PDCA-cyclus doorlopen ter bevordering van de voortgang. Hieronder worden enkele voordelen benoemd die men ervaart van het toepassen van deze good practice.
|
Randvoorwaarden voor organisatie van een verbetercyclus (7S-model)
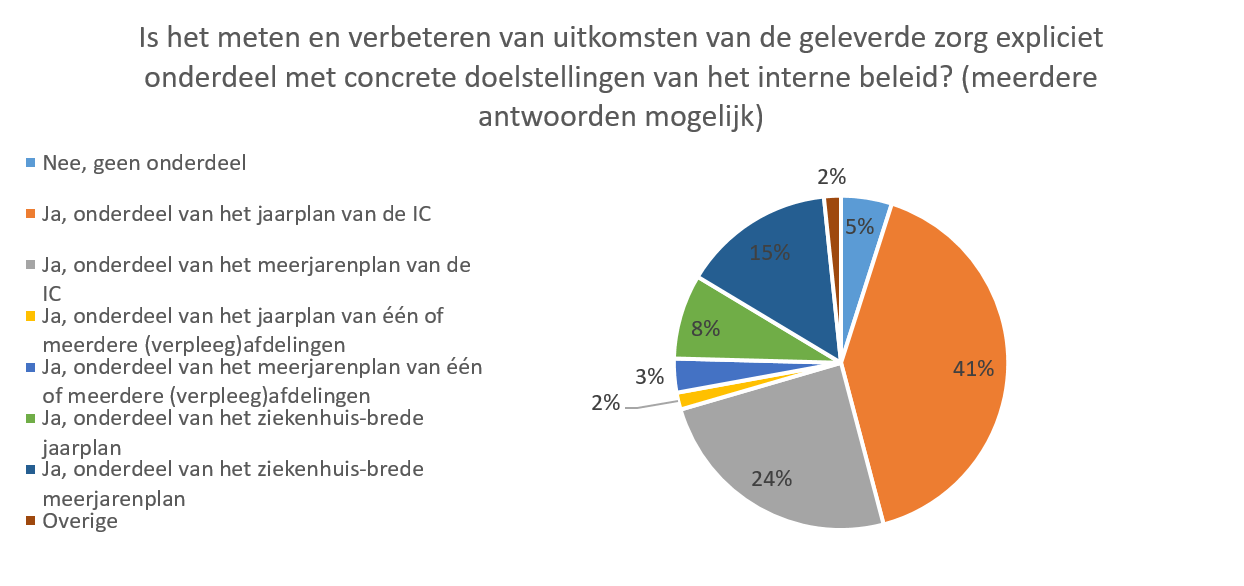
1s. Strategie: Kwaliteitsverbetering vooral opgenomen in beleid van de vakgroep.
Zoals te zien is in Figuur 28, is het meten en verbeteren van uitkomsten van de geleverde zorg binnen de IC voornamelijk expliciet opgenomen in het jaarplan en meerjarenplan van de vakgroep, respectievelijk geantwoord door 24% en 41% van de respondenten. Dit in tegenstelling tot verschillende andere specialismen, waar het meten en verbeteren van uitkomsten van de geleverde zorg voornamelijk expliciet onderdeel is van het beleid binnen de afdeling.
Figuur 28. Meten en verbeteren van uitkomstindicatoren als onderdeel van het beleid (N = 35)
 2s. Governance: Regelmatig ook externe partijen betrokken binnen de verbetercyclus.
2s. Governance: Regelmatig ook externe partijen betrokken binnen de verbetercyclus.
Indien uitkomsten en verbeterinitiatieven met partijen buiten het ziekenhuis besproken worden, wat geldt voor 72% van de respondenten, vindt deze bespreking voornamelijk plaats binnen een netwerk of samenwerkingsverband met andere ziekenhuizen (64% van de totale respons).
3s. Cultuur & waarden: Beoordeling binnen intensive care vergelijkbaar met landelijke resultaten.
In de enquête zijn de vragen rondom de cultuur en waarden van het centrum relatief vergelijkbaar gescoord met de gemiddelde score over de onderzochte aandoeningsgebieden. Zo scoren de respondenten de mate waarin vakgroepen belang hechten aan het verbeteren van de kwaliteit van zorg op basis van uitkomstindicatoren gemiddeld 6,9 op een schaal van 0 tot 10, tegenover een gemiddelde beoordeling van 7,4 aandoening-overstijgend. Het vertrouwen binnen de IC, en het vertrouwen tussen de IC en andere specialismen om open over geaggregeerde uitkomsten te spreken, worden respectievelijk met 8,3 (IC) versus 8,4 (aandoening-overstijgend), en 7,5 (IC) versus 7,3 (aandoening-overstijgend) beoordeeld.
4s. Leiderschap: Medisch specialisten en management van IC als kartrekker.
Binnen de IC blijken vooral de medisch specialisten, het management van de maatschap of IC en de kwaliteitsafdeling een leidende rol te spelen bij het realiseren van een verbetercyclus op basis van uitkomstindicatoren, respectievelijk geantwoord door 49%, 43% en 9% van de respondenten.
5s. Infrastructuur: Hoge frequentie van data-aanlevering.
Respondenten geven aan dat gemiddeld 67% van de data uit de kwaliteitsregistratie in het EPD wordt vastgelegd tijdens de reguliere zorg, wat vergelijkbaar is met het gemiddelde percentage over alle aandoeningen, namelijk 69%. Daarbij geeft 17% van de respondenten aan deze data volledig te kunnen vastleggen in het EPD tijdens de reguliere zorg. In vergelijking met andere specialismen vindt aanlevering naar de kwaliteitsregistratie vanuit de IC frequenter plaats; dit gebeurt veelal maandelijks (IC; 49%nversus aandoening-overstijgend; 21%).
6s. Capaciteit: Ruimte voor medisch specialisten binnen verbetercyclus.
In de enquête geeft 30% van de respondenten aan dat medisch specialisten tijd beschikbaar gesteld krijgen voor het realiseren van een verbetercyclus gericht op verbetering van uitkomsten van zorg; gemiddeld is hiervoor 5 uur beschikbaar per centrum.
7s. Expertise: Relatief beperkt aantal artsen met affiniteit en expertise met data.
Binnen de deelnemende centra zijn gemiddeld 2 artsen beschikbaar op de IC met een duidelijke affiniteit en expertise met datamanagement en data-analyse, waar gemiddeld 20 medisch specialisten direct betrokken zijn bij behandeling op de IC; hiermee worden specialisten van alle direct betrokken specialismen bedoeld (exclusief medici die in consult worden geroepen).
4.4.2 Status van het gebruik van uitkomstinformatie in de patiëntenzorg
Hieronder wordt op basis van de enquêteresultaten en diepte-interviews een toelichting gegeven over het gebruik van uitkomstinformatie in de patiëntenzorg binnen het specialisme intensive care.
Meten en toepassen uitkomstindicatoren nog beperkt binnen patiëntenzorg.
Voor de IC, zoals ook voor een aantal andere aandoeningen, is het gebruik van uitkomsten in de patiëntenzorg nog beperkt; een groot deel van de respondenten geeft aan dit nog niet te gebruiken (range: 57% – 97%). Zoals te zien is in Figuur 29, wordt het tonen van uitkomsten van de patiënt in een dashboard door de arts op de poli momenteel bijvoorbeeld volgens slechts één respondent toegepast; dit komt uit op 3% van de respons.
Ter interpretatie van deze resultaten moet benoemd worden dat binnen de IC geen polikliniek betrokken wordt; slechts in enkele ziekenhuizen is een IC-nazorg poli aanwezig. Daarnaast is de patiëntenpopulatie van de IC veel heterogener dan bij andere aandoeningen; de behandeling van patiënten betreft een hoog aantal mogelijke diagnosen. Het is dan ook niet haalbaar om informatie voor al deze diagnosen te presenteren in informatiefolders; mogelijk is dergelijke informatie per diagnose beter te vinden bij het verwijzend specialisme.
Figuur 29. Mate waarin uitkomsten gebruikt worden in de patiëntenzorg (N = 35)
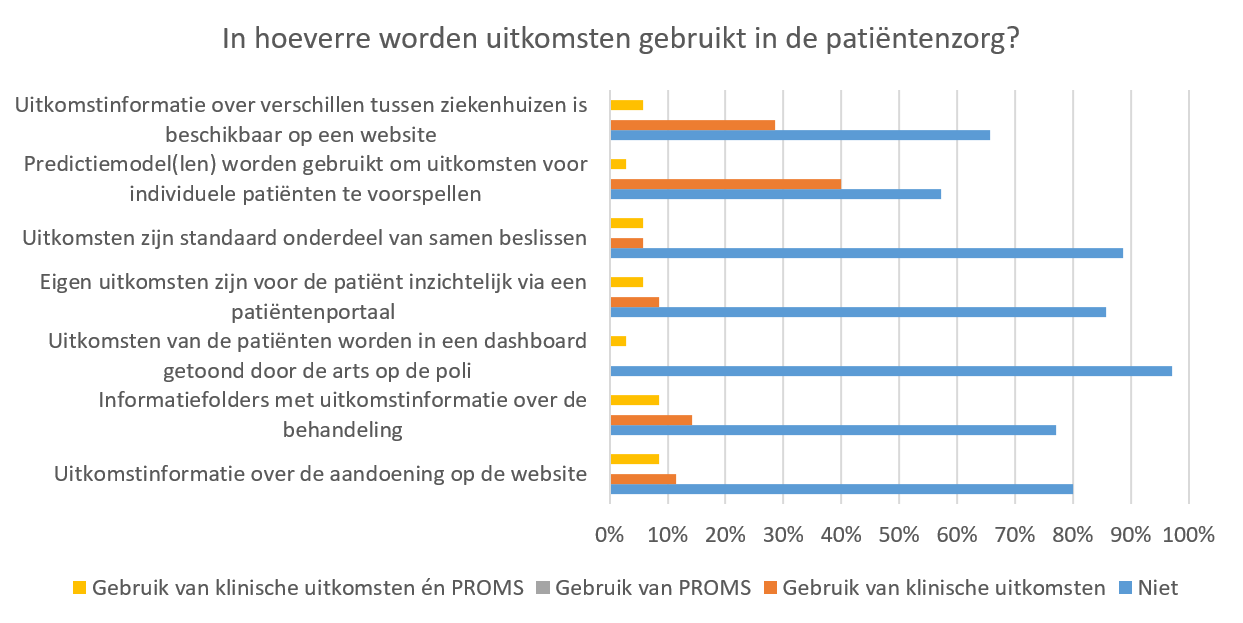
Indien uitkomstinformatie al wel toegepast wordt in de patiëntenzorg, bijvoorbeeld wanneer uitkomstinformatie over verschillen tussen ziekenhuizen beschikbaar is op de website, worden hiervoor vooral klinische uitkomsten gebruikt, gevolgd door een combinatie van klinische uitkomsten en Patient Reported Outcome Measures (PROMS); respectievelijk 29% en 6%. Een groot deel van de respondenten geeft dan ook aan dat PROMS momenteel niet gemeten worden, of dat deze enkel gemeten worden ten behoeve van analyses op groepsniveau om kwaliteit van zorg te kunnen verbeteren; respectievelijk 49% en 30%.
Addendum: Reflectie op de onderzoeksresultaten vanuit kwaliteitsregistratie NICE
NICE is als betrokken kwaliteitsregistratie gevraagd om een eerste reactie te geven op de onderzoeksresultaten en om enkele punten aan te dragen die op basis van dit rapport gezien worden als aanknopingspunt binnen het eigen aandoeningsgebied.
