In tegenstelling tot acute zorg, is de niet-acute zorg planbaar en kan doorgaans – afhankelijk van de ziekte en symptomatologie – enkele weken wachten. Daarentegen is er bij de meeste cardiovasculaire aandoeningen bij een toenemende wachttijd op behandeling wel degelijk risico op permanente gezondheidsschade dan wel verlies van levensjaren. De grootte van dit risico is echter voor elke aandoening weer anders. In dit hoofdstuk wordt de niet-acute cardiovasculaire ziekenhuiszorg besproken: de hartzorg (o.a. hartoperaties en -katheterinterventies) en operaties voor vaataandoeningen (electieve abdominale aorta aneurysmata en symptomatische carotisstenose).
CARDIOVASCULAIRE ZORG
Hartzorg
In de Nederlandse Hart Registratie (NHR) wordt de urgentie van de geregistereerde cardiochirurgische procedures en transcatheter hartklepinterventies onderverdeeld in 4 categorieen (zoals is gedefinieerd volgens EuroSCORE II):
- ‘Redding’ (patiënten die cardiopulmonale resuscitatie nodig hebben op weg naar de operatiekamer of voorafgaande aan de toediening van anesthesie. Dit geldt niet voor cardiopulmonale resuscitatie die volgt na het toedienen van anesthesie)
- ‘Spoed’ (ongeplande interventie die na het besluit om te gaan opereren om medische redenen niet kan wachten tot het begin van de volgende werkdag)
- ‘Urgent’ (patiënten die niet electief zijn opgenomen voor de operatie maar om medische redenen wel een interventie nodig hebben binnen de huidige opname. Deze patiënten kunnen niet naar huis gestuurd worden zonder een definitieve procedure)
- ‘Electief’ (routine-opname voor de operatie)
Dotterbehandelingen (PCI) kunnen op basis van de indicatie-codering worden onderverdeeld in electieve procedures dan wel spoedprocedures in het kader van een STEMI of NSTEMI. In het hoofdstuk ‘Acute zorg’ zijn reeds alle cardiale interventies besproken welke zijn gecategoriseerd als ‘redding’, ‘spoed’ en ‘urgent’, als ook PCI in verband met een STEMI/NSTEMI. In dit hoofdstuk zal de hartzorg worden geanalyseerd die is geregistreerd als ‘electief’, hetzij op basis van de eerder genoemde urgentie/indicatie-codering, dan wel op basis van de zorgcategorie waarvan wordt aangenomen dat dit om (veelal) electieve zorg gaat (zoals ritme-ablaties en pacemaker/ICD-procedures).
In de NHR wordt echter geen verdere exacte onderverdeling gemaakt in deze grote, gevarieerde ‘electieve’ groep. Het gaat bijvoorbeeld om patiënten met een kritische aortaklepstenose die thuis wachten op een interventie en die bij langdurig uitstel aanmerkelijk risico kunnen oplopen op permanente gezondheidsschade dan wel verlies van levensjaren. Maar de groep omvat ook patiënten met minder symptomatisch klep- of ritmeproblematiek, waarbij uitstel van interventies (tot een bepaalde hoogte) acceptabel lijkt.
Uitgestelde hartzorg
Cardiovasculaire aandoeningen waarbij reeds een indicatie is gesteld tot interventie (percutaan danwel operatief) zijn bij uitstek schoolvoorbeelden van ziektebeelden waarbij het uitstellen van de (weliswaar electieve) behandeling kan leiden tot risico op permanente gezondheidsschade dan wel verlies van levensjaren. Voorbeelden zijn patiënten met ernstig coronairlijden, ernstig kleplijden, of patiënten met een relevant aorta-aneurysma. Langere wachttijden leiden bij deze aandoeningen tot een hogere wachtlijstmortaliteit (bijvoorbeeld ten gevolge van acute hartdood of acute aorta events), of een verslechtering van de cardiale en algemene toestand van de patiënt, leidend tot slechtere uitkomsten. De grootte van dit risico is echter voor elke aandoening weer anders. De effecten van de COVID-19 pandemie op deze zorgcategorie is verschillend tussen de patiënten wachtend op cardiochirurgische ingrepen en wachtend op cardiologische interventies. Zij zullen hieronder apart worden besproken.
Afschaling reguliere cardiochirurgische zorg leidt tot een stuwmeer van cardiochirurgische patiënten op de wachtlijsten
Zoals ook in het hoofdstuk ‘Acute zorg’ besproken is het continueren van cardiochirurgische zorg onlosmakelijk verbonden met (en afhankelijk van) de beschikbare IC-capaciteit. De sterke afname van deze IC-capaciteit voor non-COVID zorg, gecombineerd met het prioriteren van het uitvoeren van (semi-)acute cardiochirurgische ingrepen bij deze beperkte IC-beschikbaarheid, heeft geleid tot een zeer sterke daling in de aantallen van de niet-acute cardiochirurgische interventies (Tabel 1). Tijdens de eerste golf is het aantal uitgevoerde niet-acute cardiochirurgische ingrepen met 50% verminderd, om vervolgens opnieuw te worden getroffen door een terugval van 29% tijdens de tweede golf. Ook in de tussenperiode blijft het aantal uitgevoerde niet-acute cardiochirurgische ingrepen achter vergeleken met de voorgaande jaren (O/E ratio <1) en is er derhalve geen enkele sprake van een ‘inhaalslag’ tussen de twee golven. Deze trend gold voor alle verschillende zorggroepen in de cardiochirurgie (Tabel 1).
Gemiddeld werden in 2018 en 2019 8.050 niet-acute cardiochirurgische procedures uitgevoerd. In 2020 waren dat er 6.372, een verschil van 1.678 (-20,8%) interventies. Dit zorgt voor een groot stuwmeer van uitgestelde procedures bij patiënten op de wachtlijsten van de Nederlandse hartcentra. Helaas is er geen data beschikbaar om de gevolgen van deze uitgestelde zorg op wachtlijstmortaliteit te kunnen inschatten. De verwachting is wel dat de uitgestelde zorg voor deze categorie patiënten met veelal prognosebepalende cardiovasculaire aandoeningen zo snel mogelijk zal moeten worden ingehaald om verdere permanente gezondheidsschade te voorkomen. Er is echter wel actie nodig om extra middelen en capaciteit vrij te maken in de Nederlandse hartchirurgische centra om deze uitgestelde patiënten zo snel mogelijk te kunnen opereren en deze inhaalzorg te kunnen realiseren.
Verder zijn er ook zorgen over de negatieve invloed van het langdurig uitstellen van cardiochirurgische ingrepen op de uiteindelijk resultaten voor de patiënt. Zoals eerder aangegeven betreft het hier een patiëntencategorie met cardiovasculaire aandoeningen waarbij het langer wachten op de chirurgische behandeling gepaard kan gaan met een verslechtering van de cardiale en algemene toestand van de patiënt. Pas wanneer deze grote groep nog wachtende patiënten daadwerkelijk is geopereerd, zal te zijner tijd duidelijk worden hoe groot de impact is geweest van het uitstellen van deze operaties voor de chirurgische uitkomsten, als ook de prognose. De NHR zal deze trends verder onderzoeken op patiëntniveau, met extra aandacht op de invloed van de langere wachttijden en mogelijk het veranderen van de preoperatieve toestand van de patiënt op de ziekenhuismortaliteit na een cardiochirurgische ingreep.
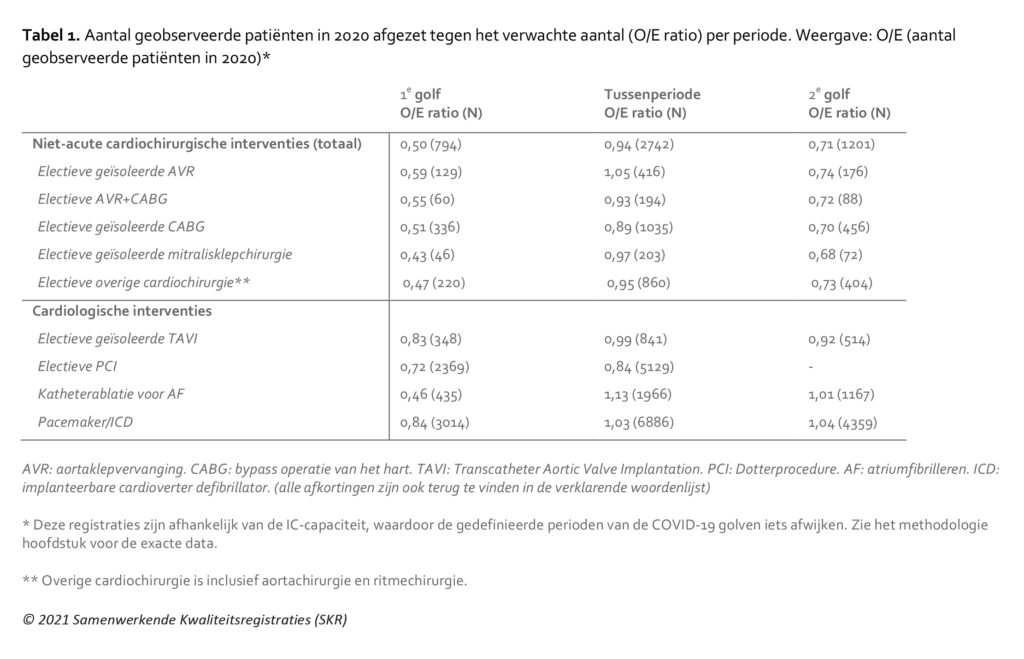
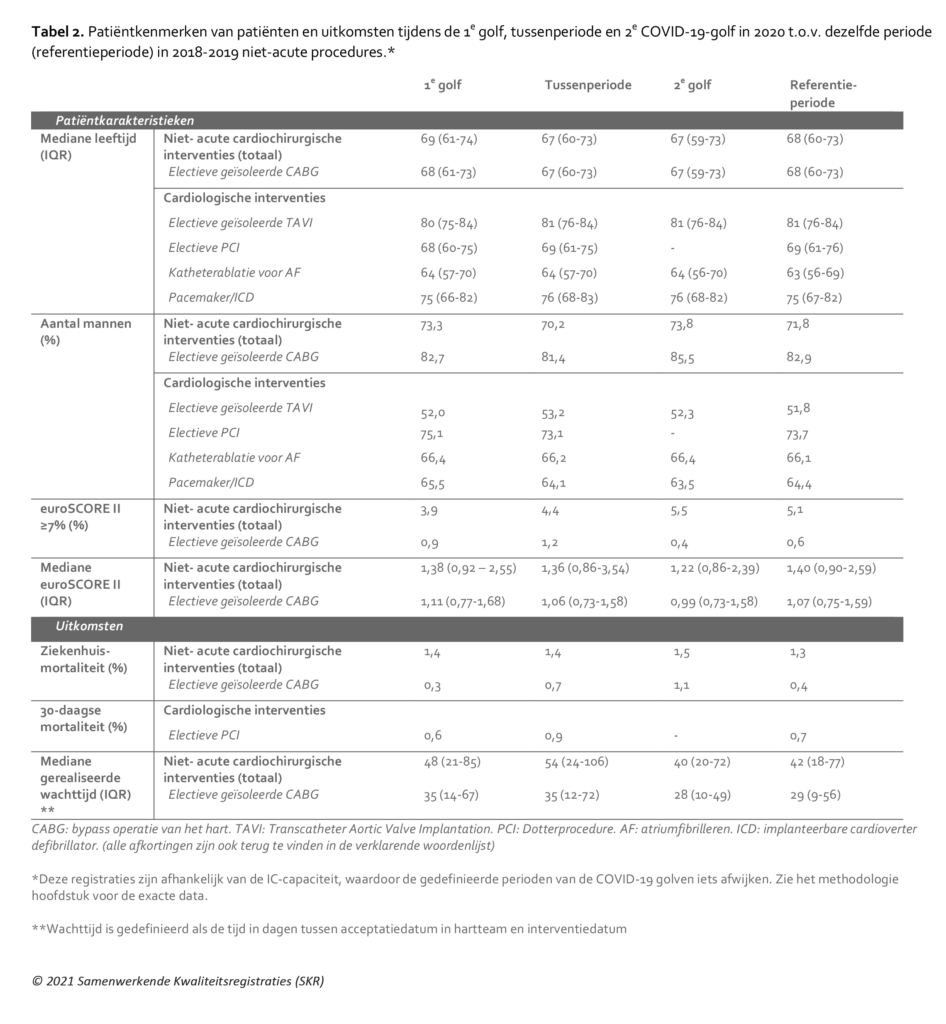
Figuur 1. Niet-acute cardiochirurgische interventies (totaal) per week
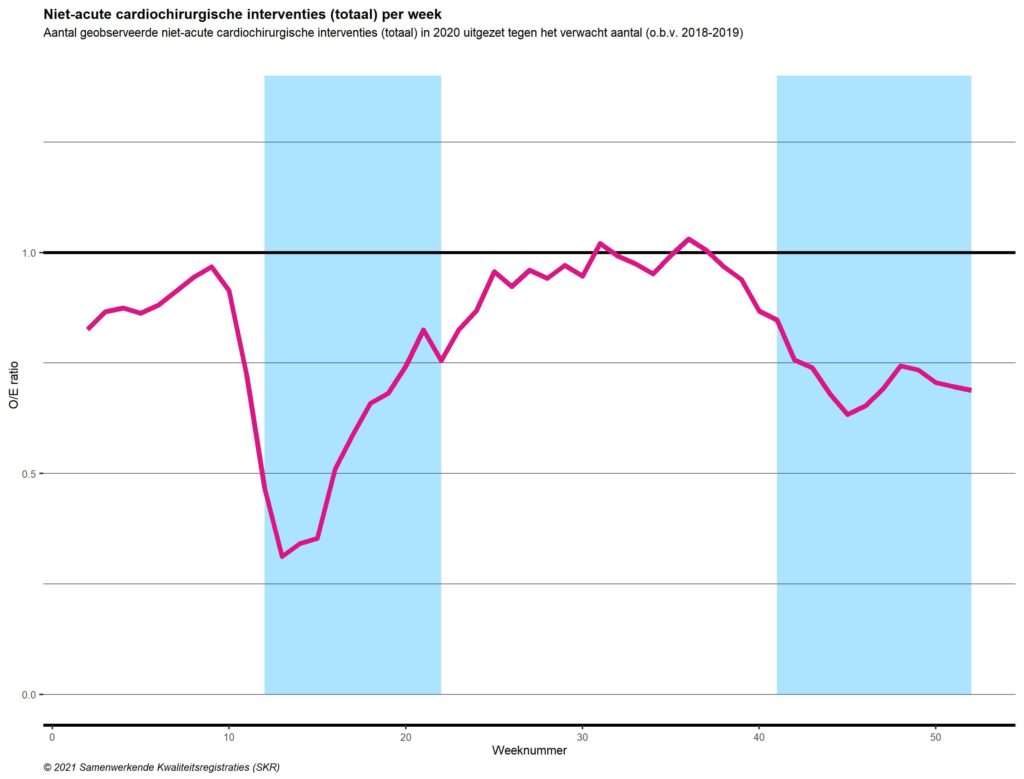
Figuur 2. Niet-acute geisoleerde CABG’s per week
Eerste golf resulteerde in uitgestelde electieve cardiologische zorg
In tegenstelling tot de cardiochirugische interventies is de cardiologische zorg doorgaans niet afhankelijk van IC-capaciteit. Gedurende de eerste golf was de daling in uitgevoerde electieve PCI’s het grootst (Tabel 1, Figuur 3). Dit kan met name zorgen voor een lagere kwaliteit van leven (meer angina pectoris, meer bijwerkingen van anti-angineuze medicatie) maar hoeft niet per se tot belangrijke gezondheidsschade te leiden. Dit is omdat voor een deel van deze populatie het conservatief behandelen van stabiele angina pectoris een redelijk alternatief kan vormen voor een PCI. Een inhaalslag zou nog op latere termijn kunnen volgen (stuwmeervorming). Anders ligt dat voor de primaire PCI’s, verricht in het kader van acuut hartinfarct (zie hiervoor het hoofdstuk Acute zorg ).
De achterstand opgelopen in katheterablaties tijdens de eerste golf lijkt voor het grootste deel gecompenseerd te zijn in de tussenperiode (Tabel 1, Figuur 4). Hetzelfde geldt voor minimaal-invasieve chirurgische ablatie (Figuur 5). Er zijn op basis van deze analyses geen aanwijzingen voor achterstallige zorg bij de ablatieprocedures.
De implementatie van devices zoals pacemakers en ICD’s heeft in 2020 een achterstand opgelopen van 10% ten opzichte van het gemiddelde van 2018 en 2019 (Figuur 6). Het is aannemelijk dat dit nog zal moeten worden ingehaald, bijvoorbeeld bij upgrades van simpele naar biventriculaire pacemakers en bij end-of-life vervangingen.
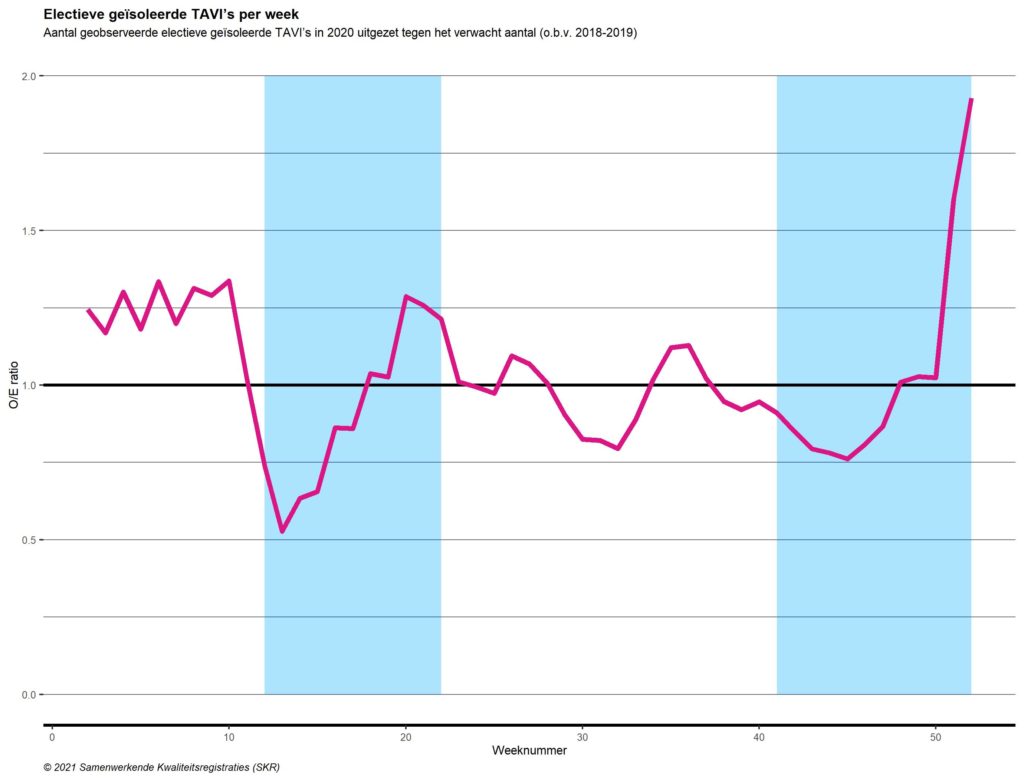
Absoluut gezien is het aantal patiënten dat een electieve aortaklepvervanging (aortaklepchirurgie en TAVI) onderging in 2020 teruggelopen met 258 ten opzichte van 2019 en 2018. Met een gemiddelde 1-jaars sterfte van > 50% voor ernstige aortaklepstenose is dat een verontrustend cijfer. Mogelijk is deel van deze zorgvraag komen te vervallen door overlijden van patiënten op de wachtlijst.
Figuur 3. Electieve PCI’s per week
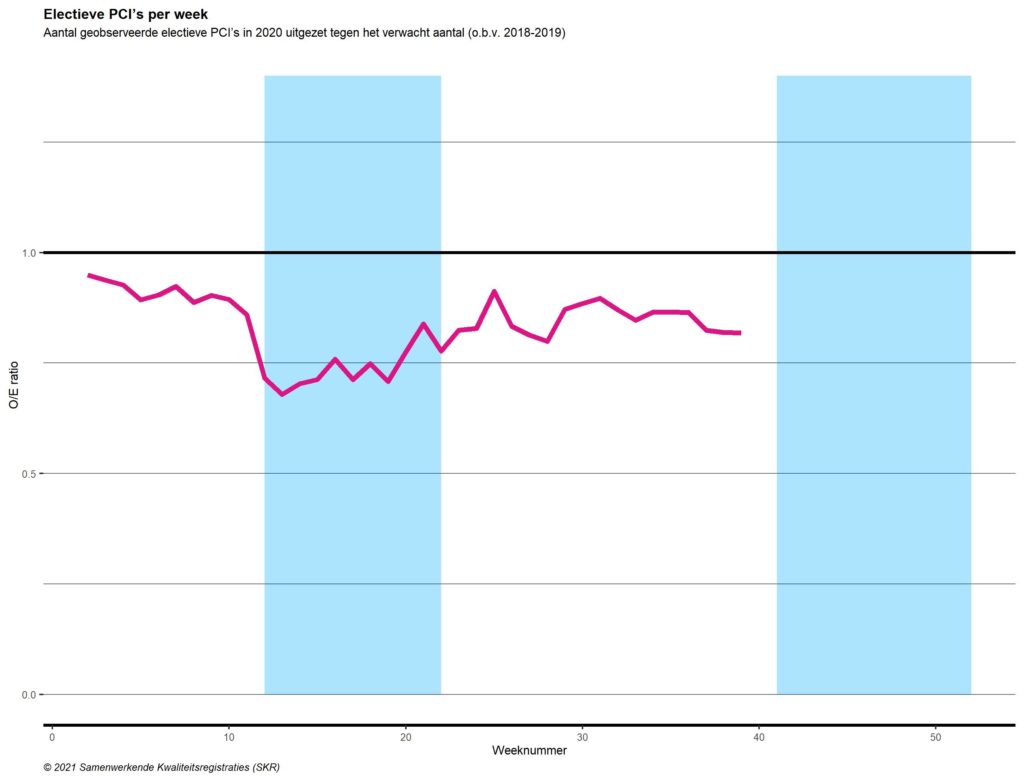
Figuur 4. Katheterablaties per week
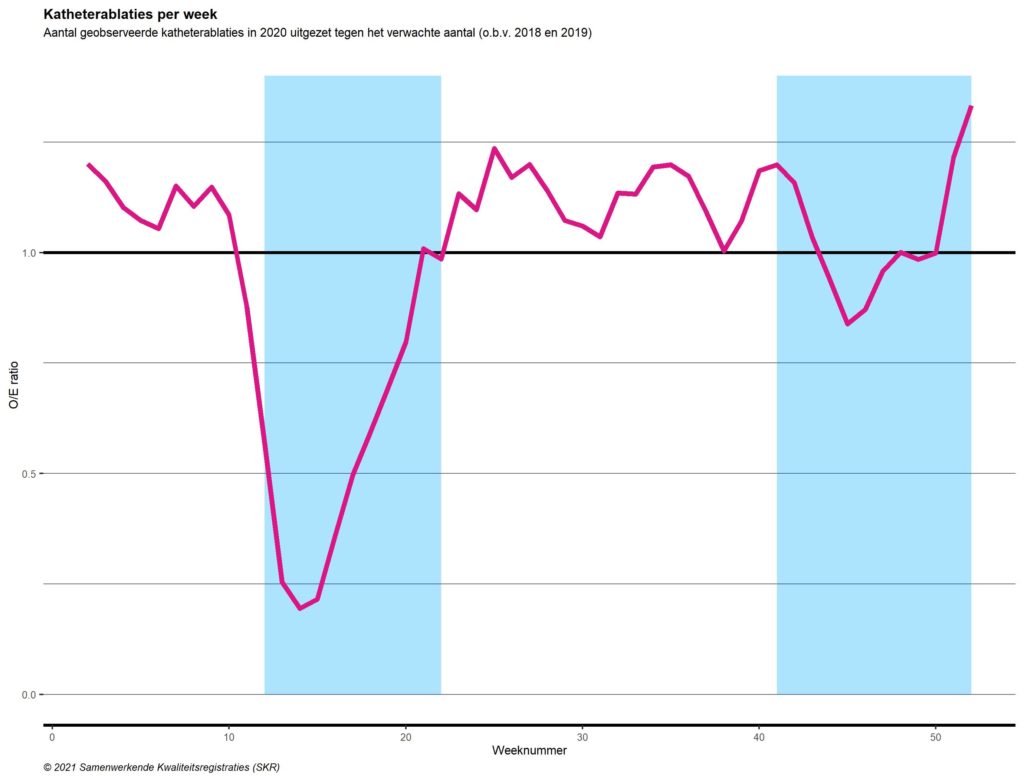
Figuur 5. Minimaal-invasieve chirurgische ablaties per week
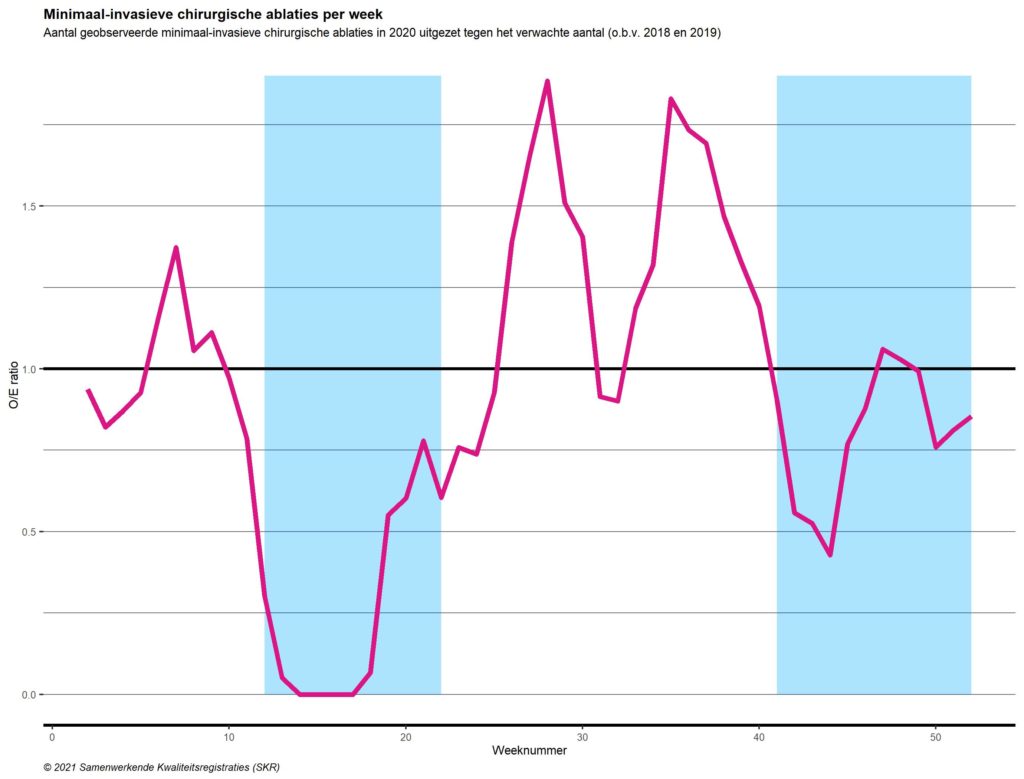
Figuur 6. Pacemaker en ICD implantaties en vervangingen per week
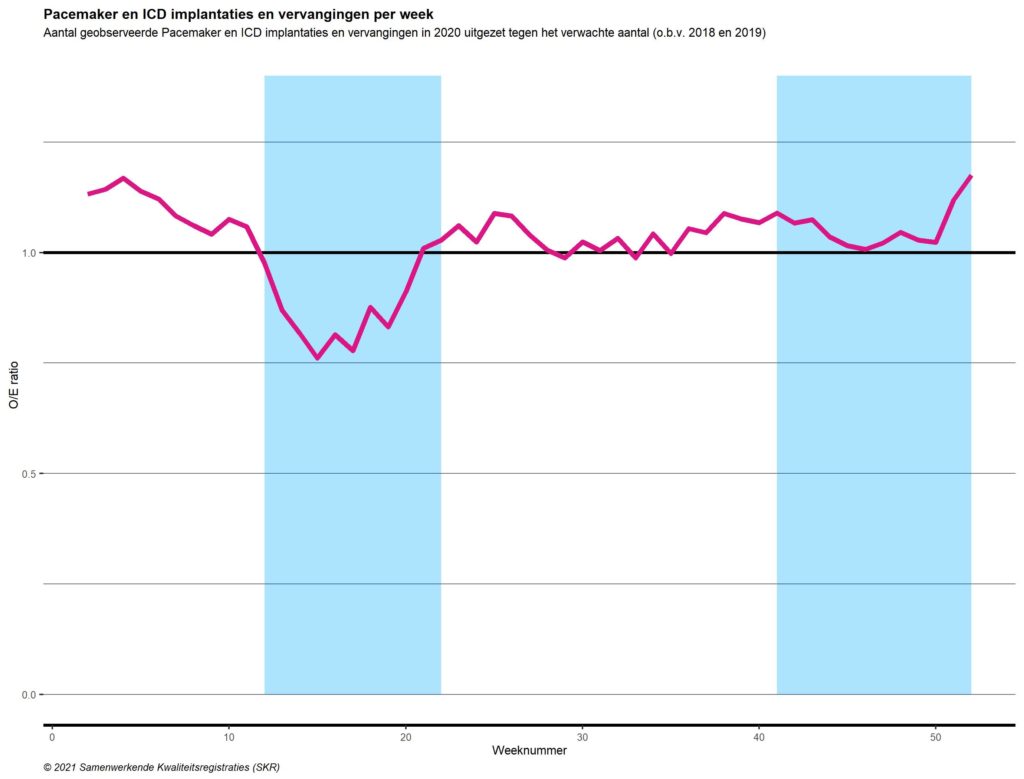
Figuur 7. Electieve geïsoleerde TAVI’s per week
Vaatchirurgie
Een verwijding van de grote lichaamsslagader in de buik wordt een aneurysma aorta abdominalis (AAA) genoemd. Grote AAA kunnen barsten (ruptureren); dit is een acute medische situatie waarbij er bloed in de buikholte lekt (zie hoofdstuk acute zorg). Om dit te voorkomen, worden AAA geopereerd wanneer zij groter dan 5 tot 5,5 centimeter in doorsnede zijn. Een dergelijke electieve operatie kan niet te lang worden uitgesteld, omdat de kans op een ruptuur toeneemt bij een (vaak langzaam) toenemende diameter.
Ook operaties aan een vernauwing in de halsslagader (carotisstenose) zijn een voorbeeld van urgente zorg. Een carotisstenose kan een beroerte tot gevolg hebben. Wanneer zich een beroerte voordoet, is de kans op een nieuwe beroerte groot als de carotisstenose niet tijdig wordt verholpen. Derhalve adviseert de geldende Europese richtlijn om een symptomatische significante carotisstenose binnen twee weken na diagnose te opereren2.
Afname in aantal electieve aneurysma operaties
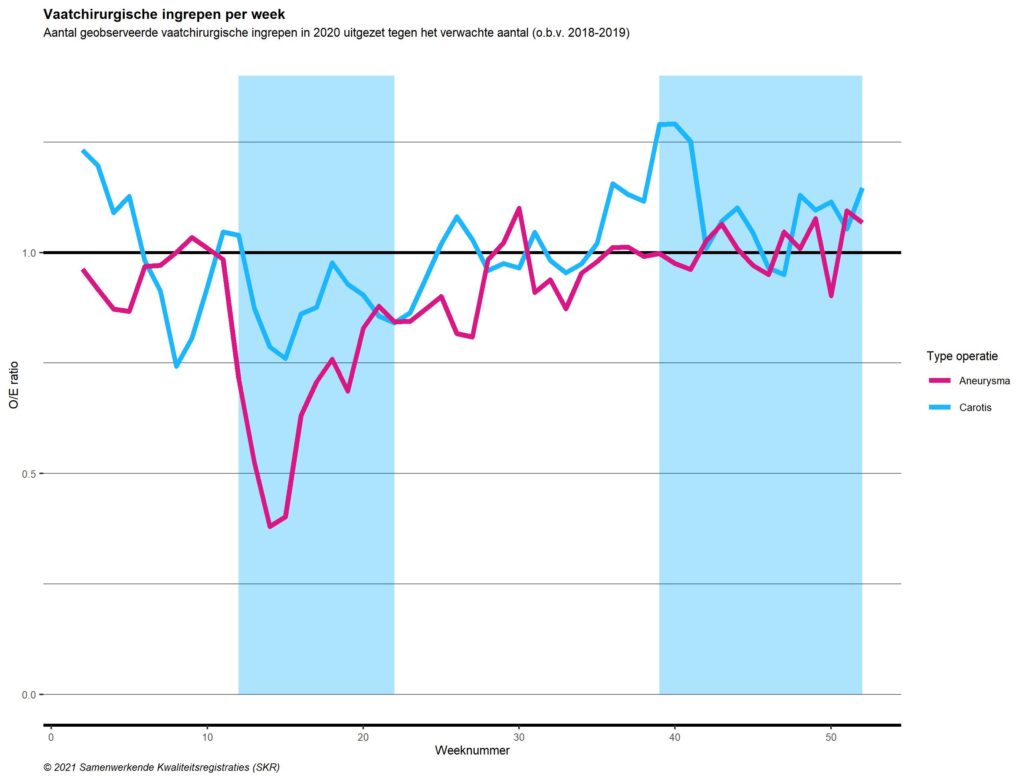
Ten tijde van de eerste coronagolf nam het aantal primair electieve operaties aan een AAA of symptomatische carotisvernauwing fors af (Figuur 8). Het aantal aneurysmaoperaties van de abdominale aorta was gedurende de eerste golf op een bepaald moment 60% lager dan het aantal verricht in dezelfde periode van de jaren 2018 en 2019. Hoewel vanaf halverwege het jaar het aantal operaties weer toenam, was het totale aantal AAA-verrichtingen aan het eind van 2020 11% lager dan het gemiddelde van 2018 en 2019.
Ook in het aantal carotisinterventies was gedurende de eerste golf een daling zichtbaar (gedurende de eerste golf was het aantal operaties op een bepaald moment 30% lager dan het aantal verricht in dezelfde periode van de jaren 2018 en 2019). Aan het begin van de tweede golf was een toename te zien van het aantal carotisinterventies. Over het hele jaar genomen werden er in 2020 evenveel operaties uitgevoerd als in 2018 en 2019.
Figuur 8. Vaatchirurgische ingrepen per week
Afname aantal vasculaire operaties per regio
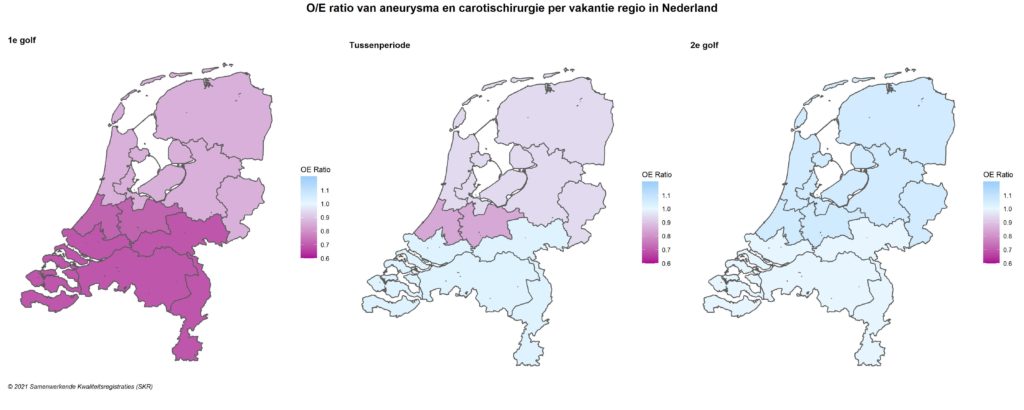
Figuur 9 maakt inzichtelijk dat de zojuist beschreven daling in het aantal vaatchirurgische operaties in de eerste golf met name evident was in het zuiden van het land. Echter, ook in de noordelijke provincies opereerden vaatchirurgen minder ten opzichte van voorgaande jaren. In de tussenperiode werd in het zuiden meer geopereerd dan het gemiddelde van 2018/2019, waarna het aantal vaatoperaties landelijk tijdens de tweede golf iets hoger was dan verwacht.
Figuur 9. O/E ratio van aneurysma en carotischirurgie per regio in Nederland
Patiëntkarakteristieken
Zoals te zien is in tabel 3, zijn patiënten die een electieve primaire operatie van een AAA ondergingen in 2020, voor wat betreft hun patiënt- en ziektekarakteristieken vergelijkbaar met de populatie van 2018/2019. De diameter van de geopereerde aneurysmata was tijdens de tweede golf iets groter dan in 2018/2019 (59.5 mm versus 58.3 mm), dit verschil was echter niet statistisch significant.
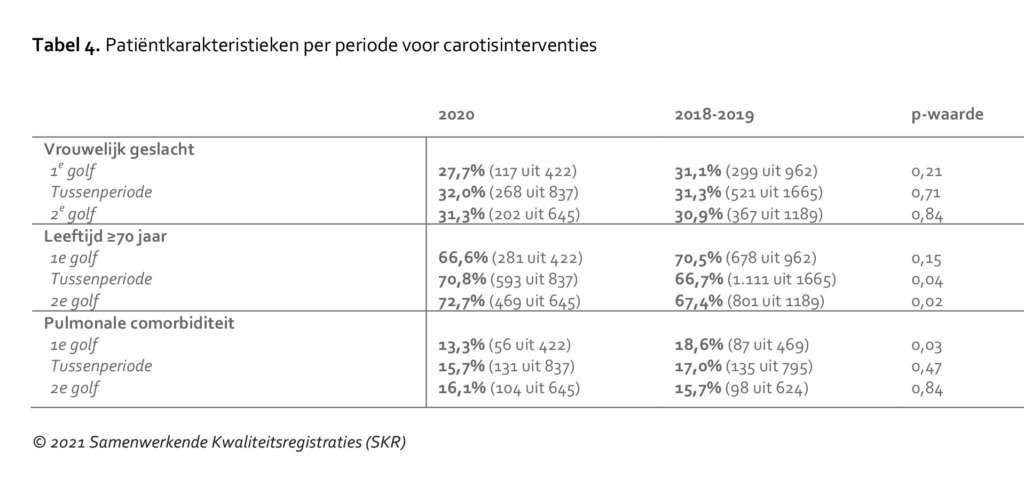
De leeftijd van patiënten die een operatie ondergingen vanwege een symptomatische, significante carotisstenose, was tijdens de eerste golf lager en in de tweede golf hoger dan in 2018/2019. Deze verschillen waren echter niet statistisch significant (Tabel 4).

Wachttijd voor patiënten met een symptomatische carotisstenose
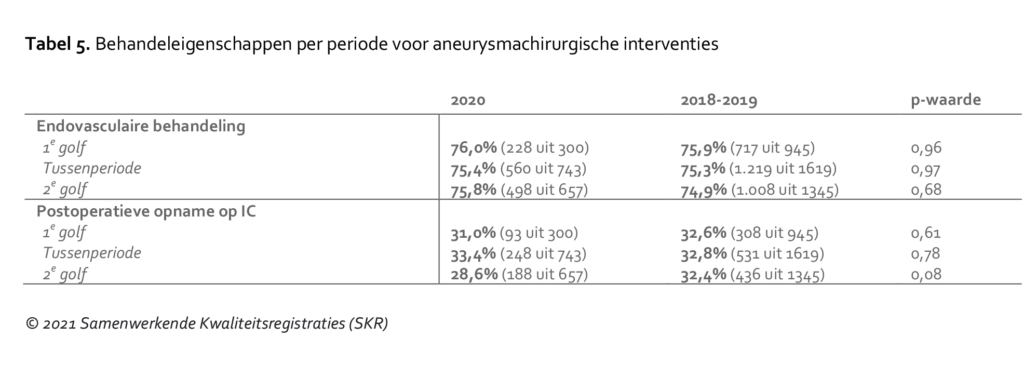
In tabel 5 is te zien dat in de toegepaste behandelingen voor de AAA’s geen verschuiving te zien is in 2020 ten opzichte van 2018/2019. Opvallend is dat patiënten tijdens de tweede golf postoperatief minder vaak op de intensive care werden opgenomen, maar dit verschil was ten opzichte van 2018/2019 niet statistisch significant.
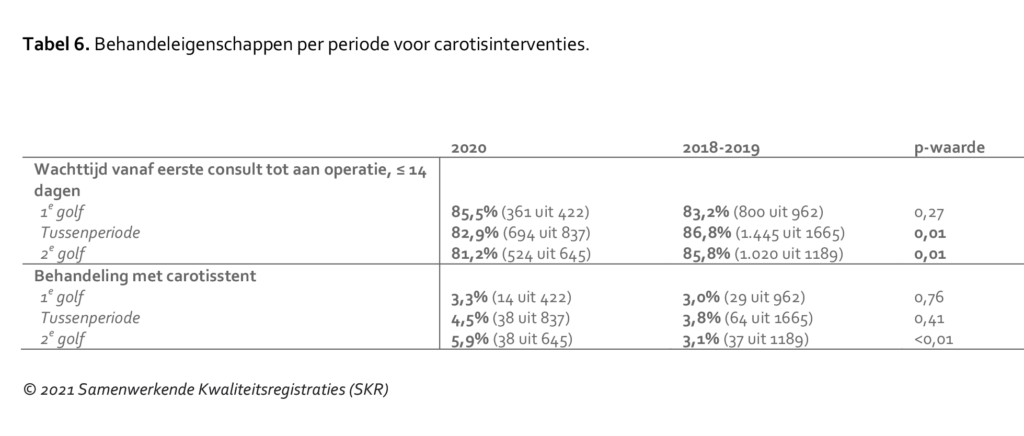
Tabel 6 laat zien dat patiënten in de tussenperiode en tweede golf beduidend minder vaak binnen veertien dagen zijn geopereerd aan een symptomatische carotisstenose dan in 2018/2019. In de tweede golf nam ook het aantal patiënten toe dat met een stent (in plaats van een operatie) is behandeld.
Postoperatieve uitkomst
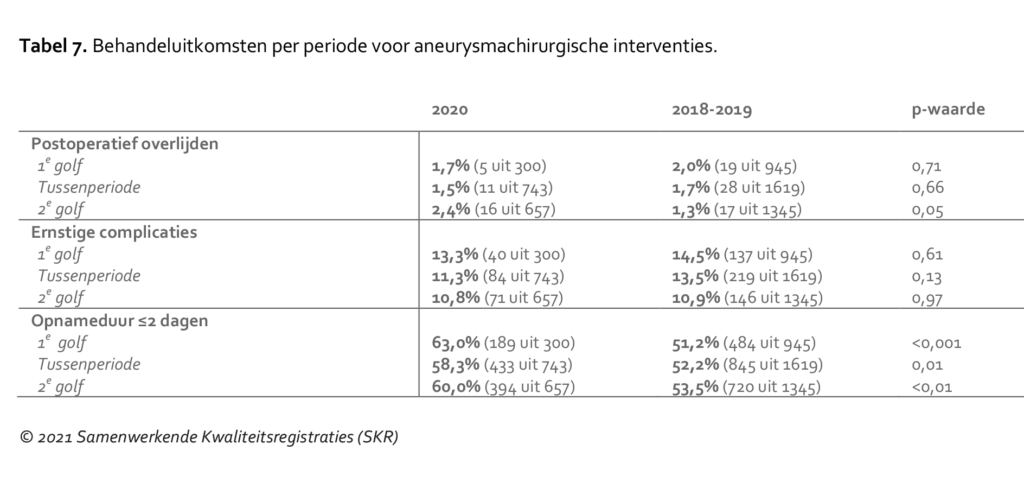
Na AAA-chirurgie en carotisinterventie verbleven patiënten in 2020 minder lang in het ziekenhuis dan in 2018/2019 (vaatchirurgie Tabel 7 & vaatchirurgie 8). Er was tussen 2020 en de voorgaande jaren geen verschil in het aantal patiënten dat postoperatief kwam te overlijden (binnen 30 dagen na de operatie of zo lang als de opname duurt) of een postoperatieve complicatie kreeg (binnen 30 dagen na de operatie).

Beschouwing cardiovasculaire zorg
Hartzorg
De sterke afschaling van de electieve cardiochirurgische zorg tijdens de COVID-19 pandemie heeft geleid tot een groot stuwmeer aan patiënten die nog wachten op hun cardiochirurgische interventie. Het gaat hierbij om veelal prognosebepalende cardiovasculaire aandoeningen, waarbij er een risico bestaat op permanente gezondheidsschade dan wel verlies van levensjaren bij langdurig uitstel van de operatie. De grootte van dit risico is echter voor elke aandoening weer anders. Omdat de cardiochirurgische zorg onlosmakelijk verbonden is met (en afhankelijk is van) de beschikbare IC-capaciteit, zijn wellicht extra middelen en capaciteit nodig in de Nederlandse hartchirurgische centra om deze inhaalslag te kunnen maken.
De impact op de electieve cardiologische katheterinterventies en device implantaties is over de nu beschikbare registratieperiode beduidend minder groot, deels omdat een inhaalslag kon worden gemaakt in de episode tussen eerste en tweede golf, deels omdat conservatief medicamenteuze behandeling een acceptabel alternatief vormde.
Vaatchirurgie
Uit bovenstaand hoofdstuk blijkt een forse afname van electieve primaire abdominale aorta aneurysmachirurgie (11% minder operaties in 2020 dan het gemiddelde in 2018/2019). Dit betreft in totaal 275 patiënten. Het is aannemelijk dat bij een deel hiervan de operatie-indicatie niet kon worden gesteld omdat minder patiënten naar het ziekenhuis zijn gekomen voor hun reguliere controleafspraak. Het zou eventueel ook kunnen dat bij een deel van de patiënten de operatie is uitgesteld in verband met een toegenomen druk op de operatieprogramma’s. Het is lastig in te schatten wat de impact is van de afname van electieve AAA-operaties voor individuele patiënten. Of dit bij een beperkt aantal patiënten heeft geleid tot een ruptuur van het AAA en mogelijk overlijden, kan aan de hand van deze data niet worden gesteld.
In tegenstelling tot de aneurysmaoperaties, bleef het totaal aantal carotisinterventies in 2020 stabiel ten opzichte van 2018/2019. Dit zou kunnen samenhangen met het feit dat de grootste gezondheidswinst voor de patiënt (het voorkomen van een nieuw cerebrovasculaire accident) behaald kan worden als hij/zij binnen twee weken na het ontstaan van de klachten aan de symptomatische carotisvernauwing wordt geholpen. Ook het gegeven dat patiënten die een carotisinterventie ondergaan klachten hebben en patiënten die een electieve primaire AAA-operatie ondergaan asymptomatisch zijn, kan een rol spelen.
De toegenomen druk op de operatieprogramma’s verklaart waarschijnlijk de langere wachttijd voor patiënten met een symptomatische carotisstenose in 2020. Uit het hoofdstuk Acute Zorg blijkt dat in de eerste coronagolf patiënten minder vaak medische hulp voor cerebrovasculaire accidenten zochten. Een cerebrovasculair accident (herseninfarct of een beroerte) kan een uiting zijn van een vernauwde carotis. Een daling in het aantal gediagnosticeerde cerebrovasculaire accidenten is waarschijnlijk deels de oorzaak van de daling van het aantal carotisinterventies in de eerste golf. Aan het begin van de tweede golf was een toename in het aantal carotisinterventies zichtbaar. Hypothetisch gezien zouden dit patiënten kunnen zijn met een recidief beroerte nadat zij eerder in het jaar een beroerte hadden waarvoor zij geen medische hulp zochten.
Wat betreft patiënt en ziektekarakteristieken bleek dat de diameter van de geopereerde aneurysmata, hoewel statistisch niet significant, tijdens de tweede golf iets groter was dan verwacht (59,5 mm versus 58,3 mm). Dit verschil van slechts 1.2 mm wordt niet als een klinisch relevant verschil gezien. In de praktijk wordt een meetvariatie geaccepteerd tot 2mm. Daarbij wordt de diameter van het aneurysma veelal gemeten op een CT-scan die enkele weken tot maanden voorafgaand aan de operatie gemaakt wordt. Hierdoor geeft deze diameter, bij een opgelopen wachttijd tot aan operatie, geen volledig beeld van de daadwerkelijk grootte van de geopereerde aneurysmata.
De leeftijd van patiënten die een operatie ondergingen vanwege een symptomatische carotisstenose was tijdens de eerste golf lager en in de tweede golf hoger dan verwacht; dit verschil was echter niet statistisch significant. Mogelijk zocht tijdens de eerste golf een jongere patiëntenpopulatie medische hulp vanwege een beroerte. Het zou kunnen dat er bij oudere patiënten meer angst was om naar het ziekenhuis te komen. Ook kan de afgeschaalde operatiecapaciteit in de eerste golf tot een striktere patiëntselectie hebben geleid, gebaseerd op het perioperatieve risico. Dit zou ook de trend naar een lager percentage patiënten met pulmonale comorbiditeit in de eerste golf kunnen verklaren. Deze aannames blijven echter hypothetisch.
Het type en de kwaliteit van de electieve AAA-behandelingen waren in 2020 vergelijkbaar met die in 2018/2019. Dit suggereert dat, ondanks de druk op de ziekenhuizen door de coronapandemie, de kwaliteit van de electieve zorg van AAA behouden is. Dit geldt ook voor de carotiszorg, waarbij in 2020 dezelfde postoperatieve complicatie- en sterftepercentages werden gezien als in 2018/2019. Wel werd in 2020 vaker een stent in de arteria carotis geplaatst als alternatief voor een carotisinterventie op de operatiekamer. Dit zal vermoedelijk eerder te maken hebben met logistieke redenen op ziekenhuisniveau dan zorginhoudelijke factoren.
Welke kwaliteitsregistraties hebben bijgedragen aan dit hoofdstuk?
Nederlandse Hart Registratie (NHR)
In de Nederlandse Hart Registratie (NHR) worden alle patiënten geregistreerd die een cardiochirurgische en cardiologische interventie ondergaan. Binnen de registratie worden patiëntkarakteristieken, interventievariabelen en patiënt-relevante uitkomsten (overleving, complicaties, re-operaties en kwaliteit van leven) vastgelegd.
In de analyses in dit hoofdstuk zijn alle electieve cardiochirurgische interventies waarbij sprake is van routine opname voor de operatie geïncludeerd. Cardiochirurgische interventies met urgentieclassificatie urgent, spoed of redding zijn opgenomen in het hoofdstuk Acute zorg. Voor de cardiochirurgische analyses zijn data van vijftien hartcentra meegenomen.
Tevens zijn in de analyses van dit hoofdstuk de electieve cardiologische transkatheter aortaklepimplantaties (TAVI), electieve percutane coronaire interventies (PCI’s), katheterablaties voor atriumfibrilleren, minimaal-invasieve chirurgische ablaties voor atriumfibrilleren en pacemaker en ICD im- en explantaties opgenomen. PCI’s met indicatie ST-elevatie myocardinfarct (STEMI) en niet-ST-elevatie myocardinfarct (NSTEMI) zijn opgenomen in het hoofdstuk Acute zorg. Voor de PCI’s zijn de gegevens compleet tot 1 oktober 2020. Deze zullen later aangevuld worden om een compleet beeld te geven van de tweede golf.
Aneurysma registratie (DSAA) en carotisinterventie registratie (DACI)
In de Dutch Surgical Aneurysm Audit (DSAA) worden patiënten geregistreerd die een chirurgische interventie aan de aorta ondergaan die wordt uitgevoerd door vaatchirurgen. In dit hoofdstuk, worden alleen de electieve operaties aan abdominale aneurysmata meegenomen. De operaties aan een gebarsten, of acuut symptomatische aneurysmata worden beschreven in het hoofdstuk acute zorg.
In de Dutch Audit for Carotid Interventions (DACI) registreren vaatchirurgen interventies aan een vernauwde halsslagader. Deze operaties vinden doorgaans binnen twee weken na het ontstaan van klachten plaats en worden daarom in dit hoofdstuk geanalyseerd.
